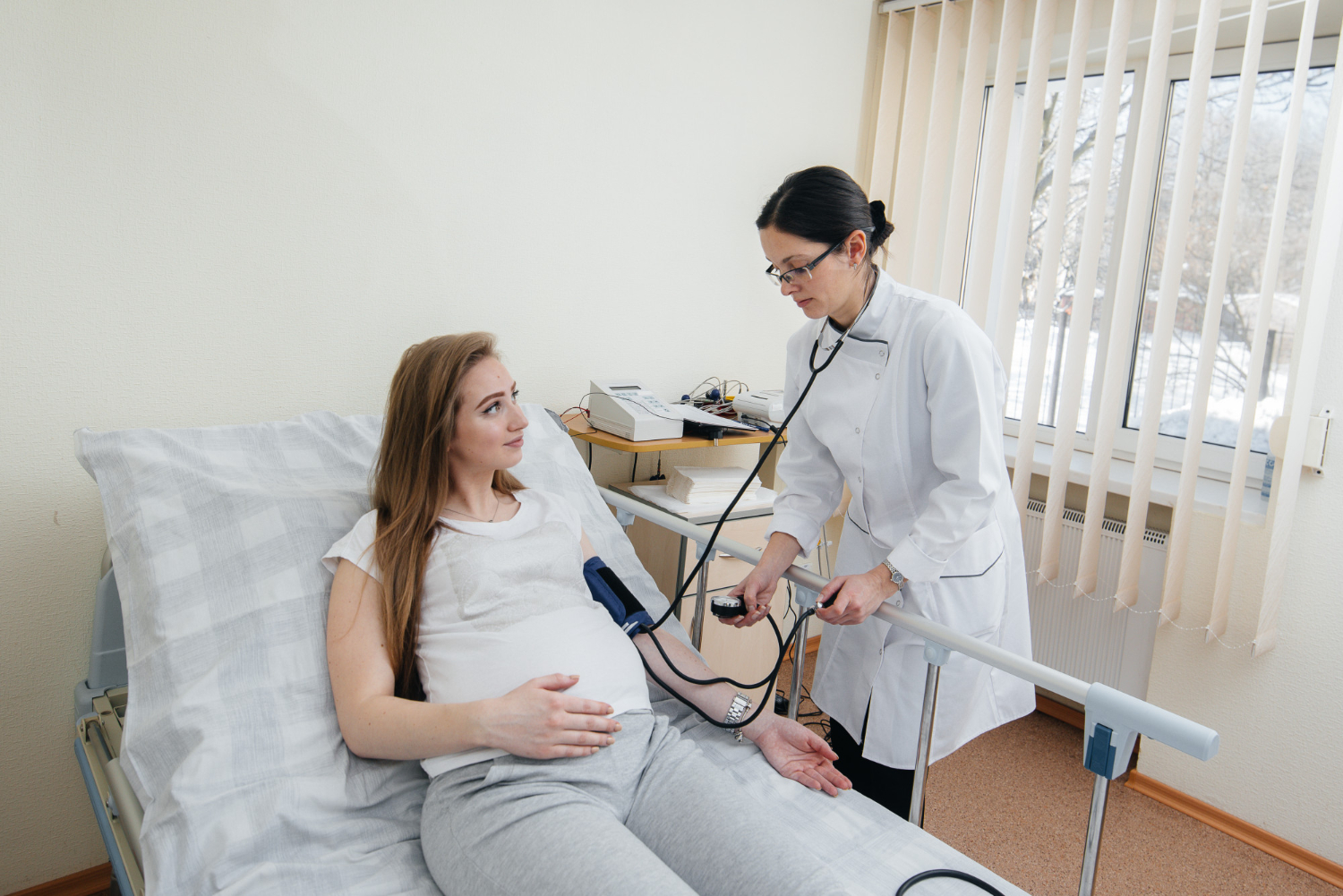
Бременността е един от най-важните периоди в живота на всяка жена и изисква системно медицинско наблюдение. За да протече тя спокойно и без усложнения, е необходимо да се извършват определени прегледи и изследвания, регламентирани в програмата „Майчино здравеопазване“ на Националната здравноосигурителна каса (НЗОК).
Проследяване на бременността и избор на лекар
Всяка жена с нормално протичаща бременност има право сама да избере кой да я наблюдава – общопрактикуващ лекар или специалист по акушерство и гинекология. Наблюдението от АГ специалист се осъществява с направление от личния лекар, което важи за целия период на бременността и до 42 дни след раждането. При необходимост жената може да смени наблюдаващия лекар.
При рискова бременност проследяването задължително се извършва от акушер-гинеколог, като пациентката има право да избере специалист от цялата страна.
Първият преглед – ключов момент
Още при първото посещение лекарят извършва основна оценка на състоянието на бременната. Той определя вероятната дата на раждане, събира информация за здравословното състояние и възможните рискови фактори, както и измерва кръвното налягане, теглото, ръста и обиколката на корема. Също така бъдещата майка трябва да бъде запозната с правата си и с програмата за майчино здравеопазване.
Задължителни изследвания по време на бременността
Проследяването включва редица лабораторни и образни изследвания, които се извършват в определени етапи:
- В началото се правят основни кръвни изследвания, определя се кръвна група и резус фактор, както и се извършват тестове за инфекции като сифилис, хепатит B и C, и HIV (със съгласие).
- Провеждат се изследвания на кръвна захар и урина в определени месеци от бременността.
- Назначава се цитонамазка и микробиологично изследване на влагалищен секрет.
- Извършват се задължителни ехографски прегледи в различни гестационни седмици, както и фетална морфология.
- Сърдечната дейност на плода се следи редовно от петия месец нататък.

Особености при рискова бременност
При рискови случаи се назначават допълнителни изследвания. Например при жени над 35 години се извършват допълнителни ехографии и серумен скрининг за оценка на риска от генетични аномалии. В рисковите групи попадат и жени под 20 години, с придружаващи заболявания или с предходни усложнения.
В зависимост от конкретния риск може да се наложи консултация със специалисти, например ендокринолог, както и допълнителни тестове за диабет.
Раждането и изборът на екип
Често срещано заблуждение е, че изборът на екип при раждане е задължителен. Всъщност това е право, а не задължение. Болницата трябва да предостави реална възможност за избор между различни екипи.
Екипът обикновено включва акушер-гинеколог, анестезиолог, акушерка и други специалисти. Важно е да се знае, че ако избраният екип е на смяна по време на раждането, не следва да се заплаща допълнително.
Информирано съгласие и права на родилката
Подписването на документи преди раждането трябва да бъде извършено внимателно и информирано. Всяка жена има право да знае какво подписва и не бива да се съгласява с неща, които не разбира или не приема.
В спешни ситуации, когато животът на майката или бебето е застрашен, лекарите могат да предприемат действия без писмено съгласие, но след като информират пациентката.
Право на избор при начина на раждане
Жената има право да избере начина на раждане, но това важи само при липса на медицински противопоказания. При възникване на усложнения лекарят може да вземе решение за оперативно раждане в интерес на здравето на майката и детето.
Също така бъдещата майка може да откаже определени медикаменти, освен в случаи на спешност. Важно е обаче да е наясно, че при отказ от лечение отговорността за евентуални усложнения не се носи от медицинския екип.
Най-чести проблеми и нарушения
Сред най-честите проблеми в практиката са липсата на достатъчна информация, лошата комуникация между лекари и пациентки, както и нерегламентирани плащания. Наблюдават се и пропуски в медицинската документация и неспазване на принципа на информирания избор.
Още по темата
- Джуди Халваджиян: Не мисля, че Иво Христов ще се меси в сценария на „Евровизия“!
- Джуди Халваджиян каза колко милиона евро ще ни струва „Евровизия“ и колко може да спечелим!
- Джуди Халваджиян: По-голяма реклама от „Евровизия“ в България не съм виждал!
- Джуди Халваджиян: Дара взривява публиката и ѝ дава енергия!